Choroby wywołane przez meningokoki
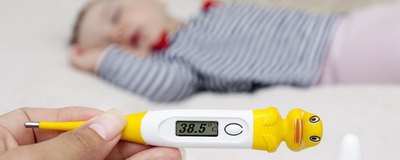
Inwazyjna choroba meningokokowa (IChM) jest rzadka (ok. 150-200 przypadków rocznie w Polsce), ale przebiega błyskawicznie i może zabić w ciągu kilkunastu godzin. Najskuteczniejszą ochroną są szczepienia. W Polsce dostępne są szczepionki przeciw meningokokom grupy B (Bexsero, od 2. miesiąca życia) oraz grupy A, C, W, Y (Nimenrix, Menveo). Są zalecane, ale nie obowiązkowe (stan na 2025). Każdy rodzic powinien znać objawy wymagające natychmiastowego wezwania karetki.
Meningokoki (Neisseria meningitidis) to bakterie, które żyją w jamie nosowo-gardłowej. Nosicielem może być zdrowy człowiek, co oznacza, że bakterie mogą być przekazywane drogą kropelkową (kaszel, kichanie, pocałunki, wspólne naczynia) bez jakichkolwiek objawów u osoby noszącej je w gardle.
Wśród kilkunastu grup serologicznych za zdecydowaną większość zachorowań w Europie odpowiadają serogrupy B i C. W ostatnich latach w Polsce rośnie także udział serogrupy W.
Kto jest najbardziej zagrożony?
Na zakażenie meningokokami narażeni są wszyscy, ale grupy najwyższego ryzyka to: niemowlęta od 3 do 12 miesiąca życia (szczyt zachorowań), dzieci do 5 lat, nastolatki i młodzi dorośli (16-25 lat, drugi szczyt, związany z życiem w skupiskach: internat, akademik), osoby z niedoborami odporności (np. po usunięciu śledziony, z niedoborami składowych dopełniacza).
reklama
Dlaczego IChM jest tak groźna?
W większości przypadków kontakt z meningokokami nie prowadzi do poważnych konsekwencji. Jednak gdy bakteria przeniknie do krwi lub do opon mózgowo-rdzeniowych, rozwija się inwazyjna choroba meningokokowa (IChM). IChM to przede wszystkim zapalenie opon mózgowo-rdzeniowych i/lub sepsa (posocznica meningokokowa).
Choroba rozwija się błyskawicznie: od pierwszych objawów przypominających przeziębienie do stanu zagrożenia życia mogą minąć zaledwie godziny. Śmiertelność w zapaleniu opon mózgowo-rdzeniowych wynosi ok. 10%, w sepsie meningokokowej nawet do 40%. U osób, które przeżyją, w ok. 10-20% przypadków pozostają trwałe następstwa (utrata słuchu, amputacja kończyn, uszkodzenia neurologiczne, blizny skórne).
Objawy: na co zwracać uwagę?
Początkowe objawy IChM łatwo pomylić z przeziębieniem lub grypą: gorączka, bóle mięśni i stawów, ogólne złe samopoczucie, drażliwość u niemowląt, senność.
Objawy alarmowe zapalenia opon mózgowo-rdzeniowych: silny ból głowy, nudności i wymioty, sztywność karku (niemowlę może nie mieć tego objawu!), nadwrażliwość na światło, u niemowląt: napięte lub wypukłe ciemiączko, przenikliwy, nietypowy płacz, odmowa jedzenia.
Objawy alarmowe sepsy meningokokowej: wysypka wybroczynowa, czyli drobne, czerwono-fioletowe plamki na skórze, które nie bledną pod naciskiem (test szklanki, patrz niżej), zimne dłonie i stopy przy gorączce, bladość lub szarość skóry, przyspieszony oddech, splątanie lub trudności z wybudzeniem.
reklama
DZWOŃ 112, jeśli dziecko ma:
- wysypkę, która nie blednie pod naciskiem szklanki,
- sztywność karku z gorączką,
- nietypowy, przenikliwy płacz (u niemowlęcia),
- splątanie, trudności z wybudzeniem, utratę przytomności,
- drgawki,
- bardzo szybko pogarszający się stan ogólny mimo gorączki "tylko" 38-39°C.
IChM to stan zagrożenia życia. Każda godzina opóźnienia w leczeniu pogarsza rokowanie.
Szczepienia: najskuteczniejsza ochrona
W Polsce w ramach Programu Szczepień Ochronnych (PSO 2025) szczepienia przeciw meningokokom są zalecane (nie obowiązkowe), co oznacza, że rodzice pokrywają ich koszt samodzielnie. Ministerstwo Zdrowia zapowiada włączenie szczepień przeciw meningokokom do kalendarza obowiązkowego od 2027 r. dla wybranych grup.
Szczepionki przeciw meningokokom grupy B:
Bexsero: można podawać od ukończonego 2 miesiąca życia. Schemat dla niemowląt 2-5 m.ż.: 2 dawki w odstępie min. 2 miesięcy + dawka uzupełniająca w 12-15 miesiącu życia (schemat 2+1). Trumenba: od 10 roku życia (schemat 2- lub 3-dawkowy).
Szczepionki przeciw meningokokom grupy A, C, W, Y:
Nimenrix: od 6 tygodnia życia. Menveo: od 2 roku życia.
W PSO 2025 nie rekomenduje się już stosowania szczepionki monowalentnej przeciw meningokokom grupy C (MenC), bo oprócz B i C coraz częściej zachorowania powodują meningokoki grup W i Y. Zalecana jest szczepionka 4-walentna (MenACWY).
Szczepienia są zalecane szczególnie niemowlętom (MenB od 2 m.ż.), młodzieży i młodym dorosłym (MenACWY), osobom z grup ryzyka (niedobory odporności, brak śledziony) oraz podróżującym do krajów o wysokiej zapadalności (Afryka Subsaharyjska, Bliski Wschód).
reklama
Profilaktyka po kontakcie z chorym
Osoby z bliskiego kontaktu z chorym na IChM (domownicy, partnerzy, dzieci z tego samego żłobka/przedszkola) powinny otrzymać chemioprofilaktykę antybiotykową (najczęściej ciprofloksacyna u dorosłych, ryfampicyna u dzieci lub ceftriakson w jednorazowym wstrzyknięciu). Decyzję podejmuje lekarz lub sanepid. Profilaktykę należy wdrożyć jak najszybciej (najlepiej w ciągu 24 godzin od rozpoznania przypadku).
Źródła
- Szczepienia.pzh.gov.pl. Meningokoki. Narodowy Instytut Zdrowia Publicznego PZH-PIB. Dostęp: https://szczepienia.pzh.gov.pl/szczepionki/meningokoki/ [Polskie kompendium dot. szczepionek meningokokowych, schematy, epidemiologia]
- Program Szczepień Ochronnych na rok 2025. Komunikat Głównego Inspektora Sanitarnego. Dostęp: https://www.dziennikmz.mz.gov.pl/DUM_MZ/2024/93/akt.pdf [Aktualny PSO z podziałem na szczepienia obowiązkowe i zalecane]
- Skoczyńska A., Kiedrowska M. i wsp. Inwazyjna choroba meningokokowa w Polsce w 2023 roku. Dane KOROUN (Krajowy Ośrodek Referencyjny ds. Diagnostyki Bakteryjnych Zakażeń Ośrodkowego Układu Nerwowego), 2024. [Aktualne dane epidemiologiczne IChM w Polsce]